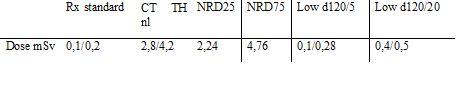Sinds een klein jaar, in antwoord op het verzoek van pneumologen, heeft de kliniek radiologie van St-Anne St-Remi een “low dose” techniek voor de CT-scan ontwikkeld, om te compenseren voor de lage diagnostische waarde van de standaard RX.
Bij thoracale pathologie is de scanner de referentie voor beeldvorming.
Beeldvorming per snede voorkomt schaduwzones in tegenstelling tot het standaard röntgenonderzoek. Dankzij de pulmonale lucht, is de contrastresolutie bijzonder goed voor de studie van longparenchym. De ruimtelijke resolutie van de CT-scan is zeer hoog (veel hoger dan die van een MRI).
De snelheid van de CT-scan (4-5 seconden) beperkt de bewegingsartefacten.
De reconstructies in 3 vlakken, de verschillende filters en meerdere reconstructie-software maken een optimale interpretatie mogelijk.
Helaas geeft een tomodensitometrisch onderzoek veel straling. Om de scanner vaker te kunnen gebruiken, was het noodzakelijk om het stralingsprobleem te omzeilen.
We bereikten de doelstelling een CT-scan uit te voeren met een dosis equivalent aan die van een standaard vooraangezicht- en profiel-röntgenonderzoek.
De dosis wordt gemoduleerd volgens leeftijd (voor jongeren is de dosering zo laag mogelijk), lichaamsgrootte en indicaties (eenvoudige of minder eenvoudige indicaties)
Vergelijkende tabel van doseringen
De “low dose” CT-scan wordt uitgevoerd met een dosis die overeenkomt met 1/10de of 1/20e van het 25ste percentiel van de referentie dosis (NRD).
Wat is de referentiedosis?
Dit is een norm gedefinieerd door het FANC, die overeenkomt met het gemiddelde van de doses in Belgische ziekenhuizen. De NRD25, overeenkomend met het 25ste percentiel (het dosisniveau gebruikt door het kwart van de ziekenhuizen met de laagste stralingsdosis), is een goede praktijk-indicator waarnaar men dient te streven.
De “low dose” CT-scan met de laagste dosis (120kV/5mAs) geeft een beeldvorming van zeer bevredigende kwaliteit voor aandoeningen zoals pneumonie, pneumothorax, pleurale effusie, gezwel-controle…
Een “low dose” onderzoek met een iets hogere dosis (120 Kv / 20mAs) heeft de voorkeur voor een eerste onderzoek, bvb. een screening.
De “lage dosis” wordt uitgevoerd zonder contrast.
Een andere uitdaging voor de “low dose scan” is de vroege opsporing van longkanker.
In 2011 opende de publicatie, in de Verenigde Staten, van de resultaten van de grootschalige studie van de “National Lung Cancer Screening Trial” (NLST) de deur naar grootschalige screening van longkanker. Het onderzoek, dat zich richtte zich op 53.000 mensen, toonde een daling aan van de sterfte door longkanker met 20% voor degenen die de screening ondergingen met een lage dosis CT.
Wat zien we dankzij een “screening” door de scanner?
Knobbeltjes met opaciteiten van 3 tot 30 mm, in de vorm van vaste knobbeltjes, semi-vaste of het ‘matglas’-aspect.
De vaste knobbeltjes zijn veruit de meest voorkomende. Het risico op maligniteiten neemt toe met de grootte (6 tot 10 mm: 24%, 11 tot 20 mm: 33%, meer dan 20 mm: 80%).
De CT-scan maakt het mogelijk om een aantal knobbeltjes te karakteriseren als TB (verkalkt knobbeltje of met een vette component …) of TM (‘spiculated’ contouren, bronchogram, pleurale retractie, onregelmatige verkalkingen …)
Voor verdachte (5 tot 10 mm) en onbepaalde knobbeltjes is een controle om de 3 maanden vereist. De knobbeltjes waarvan het volume toeneemt (+ 25% volume in 3 maanden) en tumoren van meer dan 10 mm moeten worden onderzocht (biopsie of chirurgie). Stabiele knobbeltjes worden gevolgd voor 3 jaar.
De semi-vaste knobbeltje zijn meer verdacht dan solide knobbeltjes maar vertonen een tragere groei. We moeten deze daarom het langste opvolgen (5 jaar).
Handelswijze: voer een controle uit drie maanden na de behandeling met antibiotica. Evaluatie is nodig als het gezwel groeit met 2 mm, of wanneer de diameter van het vaste deel meer is dan 5 mm.
Bij het ‘mat glas’ knobbeltje is er een dunne opaciteit die de vasculaire structuren van diverse etiologie niet uitwist. Meestal is geen tumor betrokken en is de oorzaak inflammatoir, oedemateus, hemorragisch … (spontane regressie in 3 maanden). Als de tumor de oorzaak is, de knobbel asymptomatisch en aanhoudend (langzame groei). Tussen 5 en 10 mm controleert men elke 12 maanden, gedurende 5 jaar. Boven 10 mm, wordt elke 6 maanden gecontroleerd. Als de knobbel groeit met 2 mm, moet men overgaan naar de evaluatie.
Momenteel is er een consensus om geen massale CT-screening uit te voeren, met name als gevolg van studies die tegenstrijdig zijn met die van de NLST, secundaire problemen veroorzaakt door de screening (stress, negatieve biopsieën …) en omwille van de grootte van de uitgaven als gevolg van iteratieve screenings bij intermediaire knobbeltjes (die ment moet volgen in de komende jaren om de ontwikkeling te controleren). Screening op longkanker met CT zou 4 maal duurder dan bij borstkanker en 10 maal duurder dan bij screening voor colorectale kanker.
Daarentegen, men meent dat het geoorloofd is om CT-screening te bieden aan hoog-risico patiënten. Aan het begin van de screening, zal de patiënt worden geïnformeerd over de mogelijke voordelen en risico’s van screening (bv. eventuele invasieve procedures).
Conclusie
De “lage dosis CT” is zeer krachtig, maar heeft nog steeds beperkingen (vooral de afwezigheid van injectie).
De twee belangrijkste indicaties zijn
• monitoring van thoracale pathologieën om de behandeling af te stemmen op de snelste en meest passende wijze mogelijk,
• screening op longkanker bij risicopatiënten.
Dr. Bernard Seutin, Radiologie – Medische Beeldvorming – St Anne – St Remi Ziekenhuis.
De thoracale radiologen van Chirec:
Dr. Marzenna Krzemien, Leopoldpark Ziekenhuis, contact en consultaties: 02/434.51.50
Dr. Gaby Spiegl, Edith Cavell Ziekenhuis, contact en consultaties: 02/434.41.71
Dr. Gabriele Kuhn, Ziekenhuis Eigenbrakel-Waterloo, contact en consultaties: 02/434.93.44
Dr. Bernard Seutin, St Anne – St Remi Ziekenhuis, contact en consultaties: 02/434.30.75