Quelles sont les innovations marquantes ? Quelles sont les techniques utilisées aujourd’hui ?
La prise en charge chirurgicale mammaire repose soit sur la réalisation d’une résection localisée (tumorectomie), soit sur l’ablation complète du sein (mastectomie). De multiples études ont montré l’équivalence en termes de pronostic de la tumorectomie associée à la radiothérapie comparée à la mastectomie.
L’oncoplastie occupe une place de plus en plus importante dans la prise en charge de la patiente. Elle a pour but d’éviter des déformations majeures que peuvent donner les traitements conservateurs classiques et de conserver une forme harmonieuse du sein. Les techniques d’oncoplastie permettent également de réséquer de volumineuses tumeurs avec des marges de sécurité suffisantes et d’éviter ainsi la réalisation d’une mastectomie.
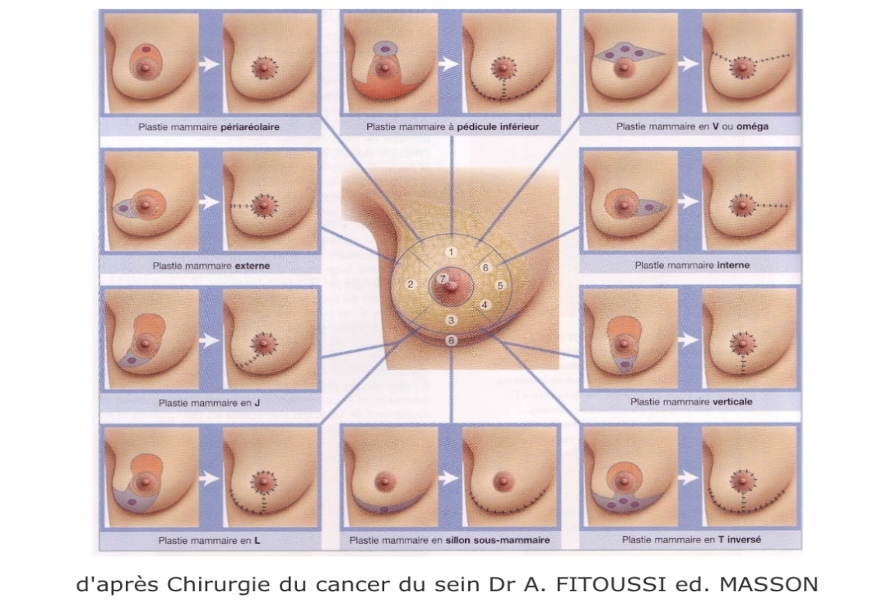
L’oncoplastie utilise des techniques de chirurgie plastique associées à la chirurgie oncologique. Elle est soit réalisée par le gynécologue soit en collaboration avec le chirurgien plastique. Les techniques sont adaptées en fonction de la position de la tumeur dans le sein et il est souvent nécessaire de déplacer l’aréole afin d’harmoniser l’aspect du sein opéré.
Ces modifications peuvent entraîner une réflexion sur le sein controlatéral pouvant bénéficier d’une « symétrisation » qui se fait le plus souvent à distance, sur un second temps opératoire.
En cas de mastectomie, une reconstruction mammaire immédiate peut être proposée, le plus souvent par la pose d’un expandeur. Ce premier temps de la reconstruction mammaire permet d’administrer la radiothérapie post opératoire si elle est nécessaire. En fonction de la localisation de la tumeur, une mastectomie avec conservation de la plaque areolo-mamelonaire peut être envisagée.
Nous voyons donc évoluer au cours de ces dernières années une réflexion sur la chirurgie mammaire oncologique. La priorité du traitement chirurgical reste bien sûr la résection complète de la tumeur mais le résultat esthétique est tout aussi important et fait partie intégrante de la prise en charge afin de limiter les conséquences physiques et psychologiques.
Les marqueurs magnétiques
La chirurgie cancérologique mammaire se caractérise actuellement par un taux croissant de conservation mammaire. Les programmes de dépistage ont en effet entraîné une nette augmentation de la détection de tumeurs infracliniques. Le but pour le chirurgien, est de réséquer le tissu cible avec des marges chirurgicales adéquates tout en garantissant un résultat esthétique correct. Les techniques de localisation chirurgicale impliquent une coordination rigoureuse entre le radiologue et le chirurgien.
Jusqu’à présent, la localisation guidée par « harpon » ou le marquage au noir de carbone constituaient les deux techniques utilisées dans notre pratique quotidienne. La première imposait un placement le jour de l’intervention chirurgicale et était relativement invasive et impressionnante pour la patiente. La seconde pouvait, quant à elle, laisser une trace de type tatouage cutané et n’était aisée qu’en cas de marquage à l’aplomb des tumeurs.
La localisation par clip magnétique est une innovation marquante dans le domaine. Elle permet une solution de haute précision et facile d’emploi. Le clip peut être placé par les radiologues jusqu’à 180 jours avant la chirurgie pour marquer le site cible (et ce, également en cas de chimiothérapie néoadjuvante). Une sonde utilisée par le chirurgien en salle d’opération assure une détection aisée, d’une précision millimétrique jusqu’à 50 mm, permettant une épargne optimale des tissus sains.
C’est en janvier 2023 que le Chirec a acquis ce nouveau dispositif de la marque SIRIUS PINTUITION (RMS Medical Devices).
La chirurgie axillaire
La technique du ganglion sentinelle (SLN) est actuellement devenue le « gold standard » de la chirurgie axillaire dans le cancer du sein au stade précoce (T1N0). Ses indications ont même considérablement évolué durant cette dernière décennie puisque tout cancer du sein au stade T2N0 (< 5 cm), même multifocal mais pas multicentrique ni inflammatoire, peut en bénéficier.
L’étude ACOSOG ZOO11 a même démontré qu’il n’y avait pas d’avantage, en termes de survie globale et sans récidive, à réaliser un curage axillaire chez les patientes présentant une atteinte ganglionnaire limitée ( < ou = 2 SLN +), moyennant un traitement radiothérapeutique et systémique adéquat. On assiste même à une désescalade du traitement du creux axillaire dans les cas de chimiothérapie néoadjuvante. En effet, les recommandations de l’ASCO à ce niveau sont, en cas de tumeur N- (clinique et/ou après biopsie), de ne réaliser que le prélèvement du SLN. Si la tumeur est N+ et reste N+ après chimio néoadjuvante, un curage axillaire sera réalisé.
Par contre, si la tumeur est prouvée N+ (par biopsie) et devient N- après chimio, un nouveau staging est envisageable par prélèvement du SLN et du ganglion positif au départ, lequel aura été marqué par clip au moment de sa biopsie. Un prélèvement d’au moins 3 SLN est préférable afin de mieux déterminer les traitements adjuvants qui seront nécessaires.
Dr Graziella Ena, gynécologue-sénologue, Delta – CityClinic
Dr Danièle Noterman, gynécologue-sénologue, Delta – Parc Léopold