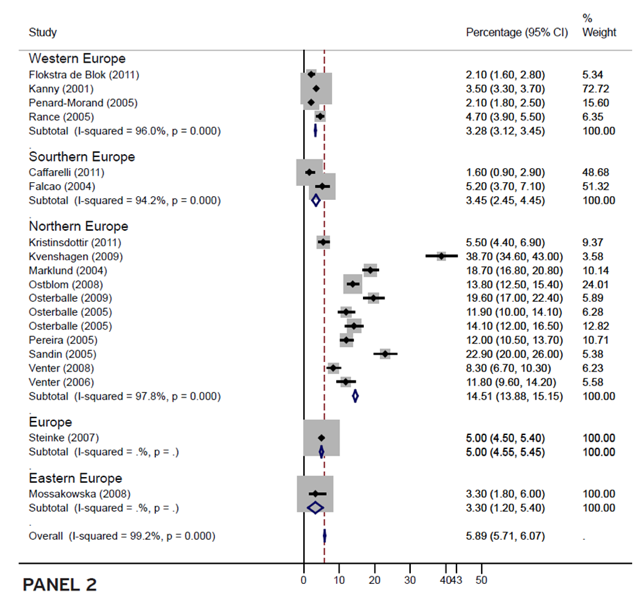
L’anaphylaxie présente un rôle biologique dans la défense contre les venins ou des toxines bactériennes mais ce rôle physiologique original est dénaturé avec l’évolution humaine. Selon l’étude, la prévalence d’une allergie alimentaire dans la population européenne atteint chez les enfants 6.86% et chez les adultes (≥ 18ans): 5.5%, avec une moyenne de 5.89%. Dans la population européenne, même si au sud de l’Europe nous avons une prévalence moyenne de 3.45% (tous âges confondus), dans l’Europe du nord, l’incidence est presque cinq fois plus élevée: 14.51%.
Dans la prise en charge de l’anaphylaxie nous devons toujours investiguer les facteurs de risque (comme l’asthme ou des maladies IgE médiées préexistantes et actives) ou bien les maladies auto-immunitaires ainsi que les facteurs d’amplification des réactions allergiques (comme l’effort physique, les anti-inflammatoires non-stéroïdiennes et l’alcool).
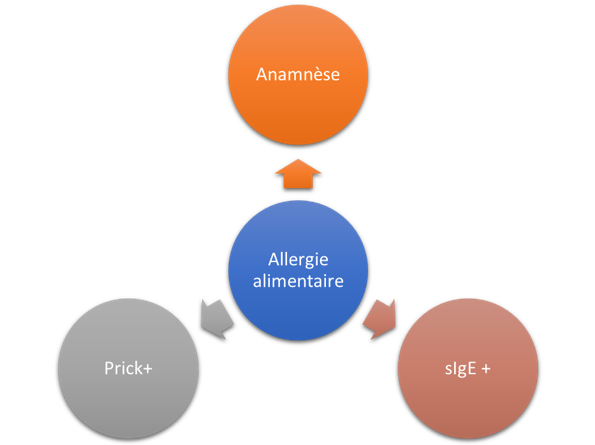
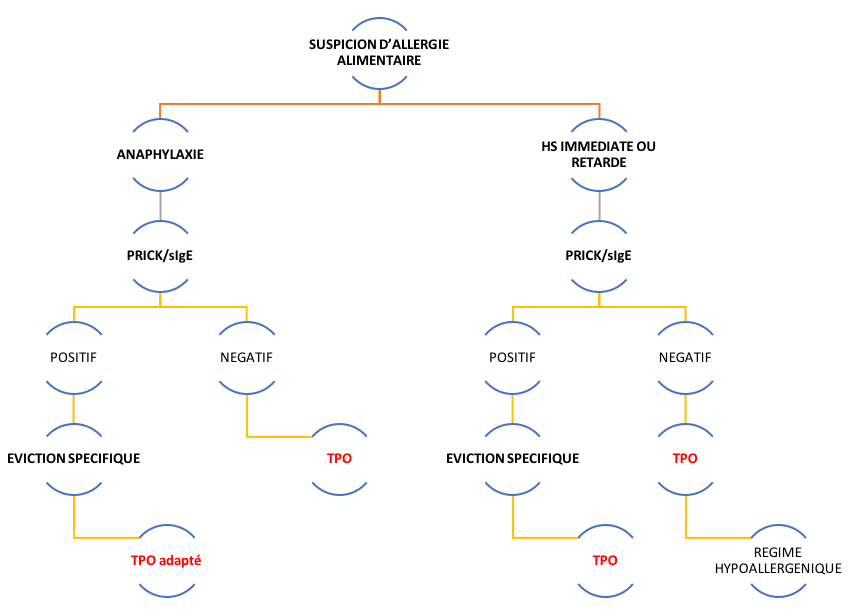
La prise en charge diagnostique d’une allergie alimentaire nécessite une anamnèse minutieuse et, une fois que d’éventuels aliments sont identifiés, ils doivent être confirmés soit par la positivité d’une IgE spécifique soit par un Prick-test positif. Idéalement, on fait réaliser un test de provocation orale. Le gold standard pour le diagnostic des allergies alimentaires au cabinet est représenté par le Prick-test avec des aliments natifs, la spécificité des IgE spécifiques étant parfois à moitié.
Dans le bilan diagnostic de l’allergie alimentaire, l’évaluation de la tryptasémie mastocytaire en crise et de base est essentielle, surtout dans le but de discriminer les cas de mastocytose systémique qui présentent d’ailleurs un risque plus élevé.
Le diagnostic des allergies au lait, au blanc d’œuf ou à l’arachide ou autres fruits à coque est plus souvent posé dans l’enfance tandis que le diagnostic d’une allergie aux poissons, crevettes ou autres fruits de mer survient plus tardivement dans la vie.
Il existe le cas particulier d’allergie aux fruits rosacées (ainsi qu’aux légumes apiacées ou solanacées) par la réactivité croisée d’une allergie se retrouvant dans le pollen de bouleau (retrouvé également dans toutes les bétulacées et fagacées) et faisant partie de la famille des protéines du PR10. Il s’agit de cas de patients sensibilisés aux pollens d’arbres et qui présentent des symptômes oraux en consommant des fruits ou des légumes crus.
La prise en charge initiale d’une anaphylaxie liée à une allergie alimentaire consiste en la prescription d’un auto-injecteur d’Adrénaline pour des cas ultérieurs d’anaphylaxie et l’instruction du patient vis-à-vis de son utilisation correcte. Ensuite, le diagnostic étiologique doit être posé chez le spécialiste allergologue.
Pour la plupart des allergies alimentaires, nous pouvons proposer un protocole d’induction de tolérance orale. Ce protocole consiste en la détection du seuil symptomatique par la réalisation d’un test de provocation orale et ensuite par l’administration de manière répétée de l’aliment allergisant au-dessus de ce seuil pour une période indéfinie. Les protocoles d’induction orale peuvent éviter de futures anaphylaxies.
L’induction de tolérance orale fonctionne même pour les allergies aux fruits, surtout lorsque l’on associe l’immunothérapie sublinguale aux pollens de bouleau. Les protocoles d’induction de tolérance orale ne fonctionnent pas pour les allergies aux poissons ou à des fruits de mer.
Nous sommes de plus en plus confrontés à des pseudo-allergies alimentaires: il s’agit d’aliments ou d’additifs induisant des allergies anaphylactiques par une activation mastocytaire directe ou par d’autres mécanismes immunitaires plus complexes. Pratiquement toute la palette de réactions allergiques peut être induite par des pseudo-allergènes alimentaires incluant le choc anaphylactique, l’urticaire, la rhinite, l’asthme ou des symptômes digestifs. On estime qu’on rencontre une pseudo-allergie alimentaire pour quatre vraies allergies alimentaires. Il existe également des aliments histamino-libérateurs comme par exemple le chocolat, la fraise, la tomate et le blanc d’œuf.
Les additifs alimentaires sont également de grands pourvoyeurs de réactions pseudo-allergiques comme par exemple : les sulfites, les benzoates, le glutamate de sodium et l’aspartame à fortes doses.
La prise en charge d’une pseudo-allergie alimentaire est pratiquement la même que celle d’une allergie alimentaire excepté que l’on ne peut pas envisager d’induction de tolérance orale mais plutôt un régime hypo-allergisant.
Dr Vlad Vasiliu, pneumologue-allergologue, Centre Médical Europe-Lambermont
Le service de pneumologie du Chirec accueille les patients pour une variété d’examens et le traitement d’affections touchant l’appareil respiratoire. Le service est formé de divers spécialistes pour une prise en charge multidisciplinaire: allergologues, tabacologues, spécialistes en troubles du sommeil, etc.
La pneumologie est une des disciplines que regroupe le Pôle Thoracique et Vasculaire, visant à une prise en charge globale, sur un même site, des pathologies situées dans la région thoracique et les maladies cardiovasculaires.
> Lire aussi: Ouverture d’une Clinique d’Immuno-Allergologie multidisciplinaire au CHIREC, un plus pour le patient et les médecins
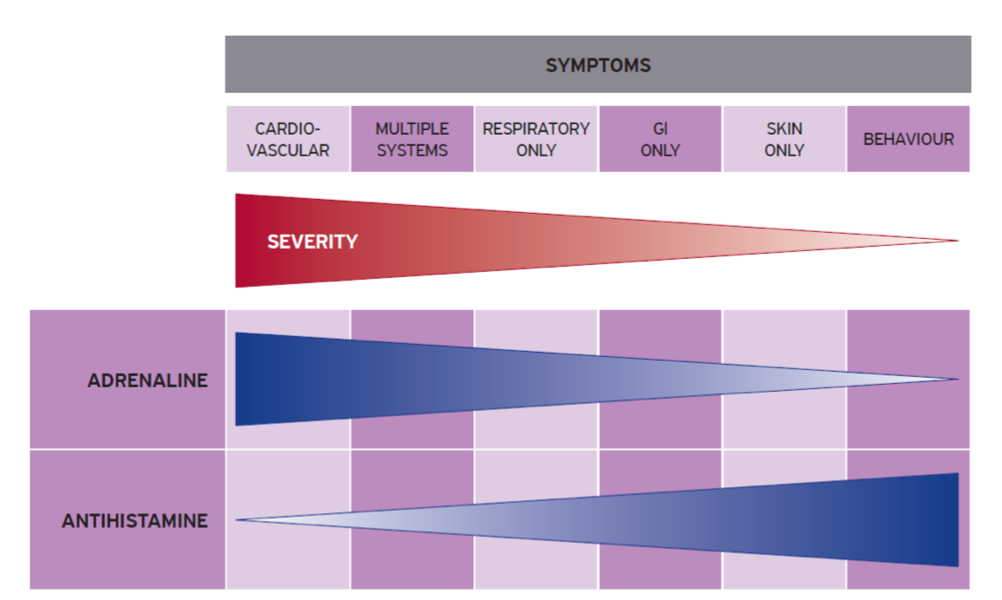
L’efficacité de l’adrénaline pour les symptômes de l’anaphylaxie.
EAACI 2014
Les processus immunologiques derrière l’anaphylaxie

La prévalence des allergies alimentaires.
EAACI 2014